Vernachlässigte Tropenkrankheiten
„Ganz große Entwicklungsbremsen“
Laut Weltgesundheitsorganisation leiden zwischen 1 und 1,5 Milliarden Menschen an vernachlässigten Tropenkrankheiten (siehe E+Z/D+C e-Paper 2018/01, S. 7), rund eine halbe Million Menschen sterben jedes Jahr daran. Trotzdem sind viele dieser Krankheiten in den Industrieländern noch nicht ausreichend bekannt. Was zeichnet die NTDs aus, und welche sind die häufigsten?
Bei den vernachlässigten Tropenkrankheiten handelt es sich um eine Gruppe von 20 Erkrankungen. Alle bis auf eine sind infektiös. Die Gruppe ist sehr heterogen: Einige Krankheiten werden durch Viren übertragen, andere durch Bakterien und wieder andere durch Filarien, Würmer oder weitere Erreger. Aber Ihnen ist gemein, dass sie alle Krankheiten vernachlässigter Menschen sind. Wo sie auftreten, herrscht oft Wassermangel, die Hygiene ist schlecht, und die Gesundheitssysteme sind schwach. Die verbreitetsten NTDs – die „Big five“ – sind Trachom und Flussblindheit, die beide zu permanenter Sehbehinderung und Blindheit führen, Elephantiasis, eine Erkrankung, die zu abnormen Vergrößerungen von Körperteilen führt und daher sehr stigmatisierend ist, Bilharziose und bodenübertragene Darmwürmer, die zu Anämie, Wachstums- und Entwicklungsbehinderungen führen. Die „Big five“ sind für zirka 90 Prozent der weltweiten NTD-Belastungen verantwortlich. Andere prominente Beispiele sind Lepra, die Schlafkrankheit, Buruli Ulcer und Chagas.
Welche dieser 20 Krankheiten sind chronisch?
Die Mehrzahl der NTDs führt zu chronischen Behinderungen, die oft dazu sehr stigmatisierend sind. Dazu gehören vor allem die Elephantiasis und Blindheit. Trachom und Flussblindheit sind für die meisten durch Infektionen verursachten Erblindungen weltweit verantwortlich (siehe E+Z/D+C e-Paper 2017/06, S. 29). Die NTDs sind aber vor allem auch eine Armutsfalle: Oft führen sie zum totalen Verlust der wirtschaftlichen Produktivität. Sie betreffen vor allem Menschen im produktiven Alter; das wirkt sich dann dramatisch auf die gesamte Familie und Gemeinschaft aus: Ein Bauer, der erblindet, kann nicht mehr für den Lebensunterhalt sorgen. Die Kinder müssen sich kümmern und können deshalb oft nicht zur Schule gehen, so belastet die Erkrankung auch die nächste Generation und hält sie in einer Spirale aus NTD-Erkrankung, Behinderung und Armut gefangen. Zu den nicht chronischen NTDs gehören zum Beispiel Denguefieber, Tollwut und die Schlangenbiss-Vergiftung, die neu in die Liste der Weltgesundheitsorganisation aufgenommen wurde.
An den NTDs erkranken vor allem Menschen in Entwicklungsländern, insbesondere Frauen und Kinder. Was bedeutet das für diese – sowieso schon benachteiligten – Gruppen?
In den Sustainable Development Goals (SDGs) heißt es, niemand darf zurückgelassen werden. Wir alle müssen erkennen, dass wir die SDGs nicht erreichen können, wenn wir die NTDs nicht besiegen. Sie sind eine der ganz großen Entwicklungsbremsen. Wir müssen uns dabei umfassend um inklusive Prävention, Behandlung und Rehabilitierung (Continuum of Care) kümmern. Behinderte dabei gezielt einzubeziehen, ist enorm wichtig. Die CBM arbeitet daran, dass auch diese Aspekte beachtet und Systeme entsprechend gestärkt werden. Besonders Stigmatisierung und psychosoziale Folgen wie Depressionen müssen mit bedacht und behandelt werden. Sonst kommen wir zu keiner nachhaltigen Lösung.
Kann man die NTDs gut behandeln oder – noch besser – etwa durch Impfungen verhüten und letztlich ausrotten?
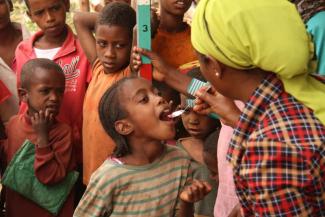
Die Gruppe ist wie gesagt sehr heterogen. Bei bestimmten Erkrankungen wird an besseren Impfungen gearbeitet, etwa bei Denguefieber. Bei anderen konzentriert man sich darauf, das Übertragungsrisiko zu verringern oder zu unterbrechen, zum Beispiel durch Medikamentenverteilungen an die gesamte Bevölkerung und eine Verbesserung der Hygiene. Dafür sind neben Infrastrukturverbesserungen auch nachhaltige Verhaltensänderungen nötig. Um zum Beispiel die Verbreitung des Trachoms zu stoppen, müssen sich die Menschen regelmäßig das Gesicht waschen. Wasser und Toiletten müssen vorhanden sein und auch benutzt werden. Wenn Wasser – wie oft der Fall – von weit weg geholt werden muss, liegt die Priorität auf trinken und kochen, nicht auf der Hygiene. Deshalb ist die nahe Versorgung mit sauberem Wasser so wichtig. Mit Toiletten mindert man die Brutmöglichkeit für Fliegen, die bei der Übertragung eine wichtige Rolle spielen. Wenn Kinder – die am häufigsten mit Trachom infiziert sind – saubere Gesichter haben, ist die Chance, dass die Übertragung unterbrochen wird, sehr groß. Betroffene, denen aufgrund der Folgeschäden am Auge die Erblindung droht, können gut und kosteneffizient operiert werden. Einige Erkrankungen wie der Guineawurm stehen schon vor der Ausrottung; bei vielen anderen zielen wir auf ihre Eliminierung als öffentliches Gesundheitsproblem, so dass dann keine gezielten Bevölkerungsprogramme mehr notwendig sind.
Der im Dezember 2017 veröffentlichte fünfte Fortschrittsbericht der Londoner Erklärung über vernachlässigte Tropenkrankheiten (London Declaration) verzeichnet viele Fortschritte bei der Bekämpfung der NTDs. Was sind die größten Erfolge?
Sehr große Erfolge gibt es zum Beispiel in der Trachomarbeit. Was die Augenlidoperationen von Menschen angeht, die unmittelbar von Blindheit bedroht sind, und die Qualifizierung von Operateuren, können wir mit verstärkten Anstrengungen die Ziele der WHO bis 2020 erreichen. Die Infektion selbst als öffentliches Gesundheitsproblem zu eliminieren wird in vielen Ländern dann ebenfalls erreicht sein, aber nicht in allen, da Kriege und Krisen in einigen Ländern die dafür notwendigen Fortschritte behindern. Wir sind auf einem guten Weg. Das Gleiche gilt für die Flussblindheit. In Lateinamerika kommt sie nur noch in sechs kleinen Übertragungszonen vor. Auch im Jemen ist sie fast besiegt. In Afrika, das mit Abstand am stärksten betroffen ist, ist die Zahl der Neuerblindungen massiv zurückgegangen. Das ist ein Riesenerfolg. Selbst in sehr abgelegenen Regionen und in Krisengebieten wurden große Teile der Bevölkerung regelmäßig mit den für die Eliminierung notwendigen Medikamenten erreicht. Durch Krisen wie aktuell im Südsudan oder auch in der Zentralafrikanischen Republik und in Teilen der Demokratischen Republik Kongo wird es dort aber länger dauern, die Eliminierung zu erreichen. Aus Burundi, wo die CBM seit langem aktiv ist, wissen wir, dass gute Arbeit auch in Post-Konflikt-Ländern machbar ist. Bei Elephantiasis sind wir ebenfalls auf einem sehr guten Weg, was die Unterbrechung der Übertragung betrifft. Wie beim Trachom geschieht das hauptsächlich durch Medikamentenverteilung und Verbesserung der sanitären Situation. Wir müssen uns nun zusätzlich verstärkt auf die Behandlung der bereits von Behinderung Betroffenen konzentrieren.
Also gibt es für viele NTDs ausreichende Medikamente und gute Programme, und das Haupthindernis liegt oft in den Begebenheiten vor Ort?
Ja, das ist aber sehr unterschiedlich. Wo die Massenverteilung von Medikamenten wie bei den „Big five“ notwendig ist, liegt die Problematik in der Regel nicht in zu wenig gespendeten Medikamenten – die die Pharmaunternehmen in ausreichender Menge und unbefristet zur Verfügung stellen –, sondern darin, jedes Jahr möglichst die gesamte betroffene Bevölkerung zu erreichen. Ein zweites großes Problem stellt die schwache Infrastruktur in den betroffenen Ländern dar. Sie erhöht das Risiko, sich zu infizieren und chronische Behinderungen zu entwickeln, und erschwert die Behandlung. Wir müssen verstärkt daran arbeiten, auf allen Ebenen das Bewusstsein für diese Krankheiten zu wecken, lokale Kapazitäten aufzubauen und existierende Diagnose- und Behandlungsmittel weiter zu verbessern. Bei anderen NTDs fehlt es dagegen immer noch weitgehend an geeigneten Mitteln – hier besteht ebenfalls großer Finanzierungs- und Handlungsbedarf.
Wie können die Gesundheitssysteme der betroffenen Ländern gestärkt werden?
Die CBM arbeitet zum Beispiel nur innerhalb von nationalen Programmen, in enger Zusammenarbeit mit der Bevölkerung und den Gesundheitsdiensten. Auf dem abgelegenen Land herrscht oft der größte Mangel. Wir helfen gezielt durch Ausbildungsprogramme und Bewusstseinsstärkung, dass Medikamente und andere Maßnahmen gezielt dorthin gebracht werden, wo sie am meisten benötigt werden. Auch der Ausbau des Wasser- und Sanitärbereichs ist sehr wichtig sowie der Aufbau lokaler Behandlungskapazitäten. Ein weiterer wichtiger Punkt ist die Kooperation mit Partnern. Wir fördern gezielt die Gesundheitsministerien etwa in der Zentralafrikanischen Republik, in der Demokratischen Republik Kongo und im Südsudan, und wir arbeiten mit der Weltgesundheitsorganisation und in internationalen Netzwerken zusammen und unterstützen sie auch finanziell. Unser Ziel ist es, die umfangreiche Expertise und Erfahrungen der CBM der globalen NTD-Community und den betroffenen Gemeinden und Menschen so am besten zugutekommen zu lassen.
Wo liegen derzeit die Hauptdefizite im internationalen Kampf gegen die NTDs?
Wir müssen unsere Präventions- und Behandlungsanstrengungen weiter verstärken und gleichzeitig ein Continuum of Care erreichen, einschließlich besserer Inklusion und Rehabilitation von Menschen mit chronischen Behinderungen. Für all dies sind die Finanzmittel immer noch nicht ausreichend. Für die „Big five“ stehen ja bereits gute Diagnostika und Therapeutika zur Verfügung, die aber immer weiterentwickelt werden müssen. Aber für viele andere NTDs gibt es die immer noch nicht. Deshalb sind Forschung und Entwicklung ungeheuer wichtig. Vor allem aber müssen wir gerade im Hinblick auf die SDGs das Bewusstsein erhöhen: Alle Beteiligten müssen verstehen, dass wir die SDGs nicht erreichen können, wenn wir die NTDs nicht besiegen. Sie stehen exemplarisch für Vernachlässigung und Unterentwicklung.
Martin Kollmann ist Fachberater der Christoffel-Blindenmission (CBM) für NTDs und Mitbegründer des Deutschen Netzwerks gegen vernachlässigte Tropenkrankheiten.
martin.kollmann@cbm.org
Links
Deutsches Netzwerk gegen vernachlässigte Tropenkrankheiten:
http://www.dntds.de/de/start.html
Fünfter Fortschrittsbericht der London-Erklärung:
http://unitingtocombatntds.org/wp-content/themes/tetloose/app/staticPages/fifthReport/files/fifth_progress_report.pdf