Gesundheitsversorgung
„Menschen sollen nicht Pleite gehen, wenn sie krank werden”
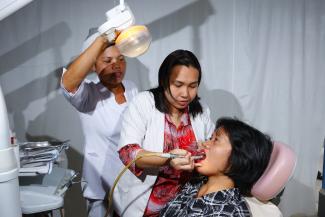
Die Gesundheitssysteme vieler Länder werden nicht mit Pandemien wie Malaria oder HIV/Aids fertig. Vielerorts sind die Gesundheitseinrichtungen nicht einmal für Routineleistungen wie Geburtshilfe oder Standardbehandlungen wie einer Blinddarmentzündung ausreichend ausgestattet. Zugleich können Leute bestehende Einrichtungen oft nicht nutzen, weil sie die Gebühren dafür nicht zahlen können.
Heute hat mehr als eine Milliarde Menschen weltweit keinen Zugang zu nötigen Gesundheitsleistungen. Die hohen Kosten für medizinische Behandlungen sind ein Hauptgrund für Armut – ebenso wie durch lange Krankheit verursachter Arbeitsausfall. David Evans von der World Health Organisation (WHO) meint: „Menschen brauchen eine bezahlbare Gesundheitsversorgung und die Gewissheit, dass sie nicht Pleite gehen, wenn sie krank werden.“ Er weist auch darauf hin, dass gesunde Menschen höhere Einkommen erzielen. Gesundheitskosten aus der eigenen Tasche zahlen zu müssen ist besonders schwierig nach Katastrophen wie Taifune oder Erdbeben.
Laut Karin Kortmann von der GIZ ist Universal Health Coverage (UHC) „ein hoch aktuelles Thema auf der globalen Entwicklungsagenda“ und eine entscheidende Voraussetzung für soziale Absicherung. UHC zielt nach Definition der WHO darauf ab, dass „alle Menschen die Gesundheitsversorgung erhalten, die sie benötigen, ohne dass sie dabei in finanzielle Not geraten“. Die WHO nennt folgende Voraussetzungen dafür:
- ein gut funktionierendes, effizientes Gesundheitswesen,
- ein Finanzierungssystem dafür,
- Zugang zu grundlegender medizinischer Behandlung und Technologie und
- ausreichend gut ausgebildetes und motiviertes Gesundheitspersonal.
Alle Voraussetzungen müssen erfüllt sein, damit UHC umgesetzt werden kann. Falls eine Komponente nicht gut funktioniert, scheitert das ganze System. UHC hängt zum Beispiel vom Personal ab – und dieses muss anständig bezahlt werden. Das kann eine große Herausforderung sein, weiß Bich Luu Nguyen von der vietnamesischen Krankenschwester-Vereinigung. Mit Mangel an Gesundheitspersonal haben sowohl industrialisierte Staaten wie auch Entwicklungsländer zu kämpfen.
Finanzierung als Hauptproblem
Viele Länder denken über die Einführung von UHC nach. Die Herausforderung ist gewaltig und die Finanzierung ist oft das Hauptproblem. Nach Einschätzung von Tim Evans von der Weltbank steigen die Ausgaben im Gesundheitsbereich in der Regel schneller an als die Wirtschaft wächst. Dies ist sogar in einkommensschwachen Staaten der Fall. Folglich sind seiner Meinung nach „effizientere Finanzierungssysteme nötig“. Für ihn sind „nationale Strategien für UHC zwingend erforderlich“.
Das Gesundheitswesen in reichen Nationen baut in der Regel auf staatliche und privatwirtschaftliche Finanzierung auf. UHC wird von Steuern und Versicherungen getragen. Die Weltbank wisse, was das bedeutet, sagt Evans: „Wir müssen uns kreative Gedanken über mehrdimensionale Finanzierung machen.“ Seiner Meinung nach gibt es kein Mustermodell, das für alle Staaten und Situationen passt. Ähnlich argumentierte auf einer vom deutschen Ministerium für wirtschaftliche Zusammenarbeit und Entwicklung (BMZ) organisierten Konferenz im August auch Isidore Sielenou, Experte für Gesundheitsfinanzreform in Kamerun. Er bekräftigte, es gebe keine Blaupausen, denn alles hänge von den gegebenen Umständen ab.
Schwache absichern
In vielen Entwicklungsländern ist der informelle Sektor sehr groß. Viele Menschen haben kein formal geregeltes Arbeitsverhältnis. Das Steuerwesen erfasst aber den informellen Sektor nicht, auch Versicherungsunternehmen meiden ihn. Folglich ist es sehr schwer, arme Leute mit UHC zu versorgen. Die Weltbank möchte laut ihrem Mitarbeiter Evans die Versicherungswirtschaft so ausweiten, dass es auch die Schwachen abdeckt. Das ist aber einfacher gesagt als getan. Eine weitere Herausforderung ist, Migranten zu versichern. Menschen brauchen eventuell in einem anderen Land medizinische Versorgung als dort, wo sie ihr Geld verdienen. Es ist also „transnationale Solidarität“ vonnöten, sagt Evans.
Experten kritisieren, dass die Politiker vieler Entwicklungsländer sich zu sehr auf die medizinische Einrichtungen konzentrieren, statt auf gemeindebasierte Versorgung. Es wäre besser, sie orientierten sich daran, was die Leute wirklich brauchen und bezahlen können, als nach High-Tech-Krankenhäusern zu streben.
Einige Länder können Erfolge im Bezug auf UHC vorweisen. Ein Beispiel ist Indonesien. Dort haben Staatsbedienstete bereits seit 1968 Zugang zu einer Krankenversicherung, doch mittlerweile gilt das für 75 Prozent der Bevölkerung. Laut Hasbullah Thabrany von der Universitas Indonesia hofft sein Land , UHC bis 2019 zu verwirklichen: „Wir haben 240 Millionen Einwohner, verteilt über 7000 Inseln. Um Gesundheitsversorgung überall zu gewährleisten, müssen wir Kapazitäten aufbauen und brauchen mehr Expertise.“ Die GIZ unterstützt Indonesien dabei.
Ärmere Länder investieren ebenfalls ins Gesundheitswesen. Burkina Faso beispielsweise stellt 15 Prozent seines nationalen Haushalts für Ausgaben in diesem Bereich bereit – wie es die Verfassung vorschreibt. Dennoch braucht Burkina internationale Hilfe um UHC zu erreichen. Mehr als 80 Länder haben die WHO um Unterstützung zur Finanzierung ihres Gesundheitssystems gebeten. Laut Walter Seidel von EuropeAid ist die EU einer der größten Geldgeber: „Der Bereich Gesundheit ist ein integraler Bestandteil der Entwicklungshilfe.“
Eine allgemeine Gesundheitsversorgung auf der ganzen Welt klingt noch nach einer Utopie. Aber Frazer Goodwin von Save the Children, einer internationalen NGO, besteht darauf, dass „jeder auf der Welt Zugang zu Gesundheitsversorgung bekommen muss“. Seiner Meinung nach besteht die Gefahr, dass Sparpolitik erfolgreiche Gesundheitssysteme beschädigt.
Sheila Mysorekar